Cukrovka 1. a 2. typu – kdy za nemoc můžou geny a kdy životní styl?
Kdo by neznal cukrovku
Cukrovka (Diabetes mellitus) je celosvětově tak rozšířená nemoc, že jen málokdo o ní neslyšel nebo nezná žádného diabetika. Možnosti léčby sice doznávají pokroku, ale stále žádné léky nedokáží nemoc úplně zastavit. Pokud však diabetik přistupuje k diagnóze odpovědně, má dostatek znalostí a nedělá velké chyby, chronicky nemocný se cítit vůbec nemusí. Edukace diabetiků by měla každému nemocnému srozumitelně vysvětlit, co je v těle v nepořádku, co může jeho stav zhoršovat a jak se zachovat při nenadálých situacích.
Cukr v krvi – co se děje při cukrovce?
Cukr (glukóza) z naší stravy se ze střeva vstřebává do krve a tou se následně dostává do svalů, jater, mozku, tukové tkáně a dalších orgánů. Glukóza je nepostradatelná pro tvorbu energie a pro přeměnu na další látky, které jsou nezbytné pro správné fungování organizmu.
U zdravého člověka tělo dokáže hladinu glukózy v krvi (tzv. glykémii) udržovat v normálních mezích, pouze bezprostředně po jídle se hladina mírně zvýší a brzy opět poklesne, protože se přesouvá do tkání. Hospodaření s glukózou řídí hormon inzulin, který je produkovaný v ostrůvcích slinivky břišní, pankreatu.
Právě jeho úkolem je přesun glukózy do cílových tkání, tvoření zásob glukózy v játrech ve formě glykogenu a udržování normální hladiny glukózy v krvi, kterou dokážeme snadno měřit. Pro tyto pochody je klíčové, aby správně fungovala produkce inzulinu a současně aby tkáně byly na účinek inzulinu citlivé, a tedy přijímaly glukózu. Pokud tomu tak není, dochází k abnormálnímu zvýšení hladiny glukózy v krvi (tzv. hyperglykemii). A právě ta je základním projevem diabetu. K hyperglykémii může docházet dvěma způsoby: zánikem produkce inzulinu při poškození buněk slinivky nebo necitlivostí tkání na inzulin, při inzulinové resistenci. V prvním případě vzniká cukrovka 1. typu, v druhém případě vzniká cukrovka 2. typu.
Jak poznat cukrovku – nečekat na příznaky!
Cukrovka je onemocnění, při kterém dochází ke zvýšení hladin krevního cukru. Je zrádná v tom, že nebolí a příznaky se celou řadu měsíců, někdy i let, nemusí vůbec projevit. Když už jsou patrné typické příznaky z hyperglykémie, např. hubnutí, únava, žízeň, časté močení, mohou už být přítomny pozdní komplikace a léčba je pak velmi obtížná. Proto je důležité na cukrovku myslet a včas ji odhalit.
Pokud si chcete být jistý, že nejste skrytý diabetik, obraťte se na vašeho lékaře či jiná pracoviště, kde vám dokáží hladinu krevního cukru změřit.
Diabetes a potvrzení nebo vyvrácení této diagnózy se provádí prostřednictvím laboratorního vyšetření nalačno, nebo kdykoliv v průběhu dne po jídle. O cukrovce hovoříme v situaci, kdy je náhodná glykémie kdykoliv v průběhu dne vyšší než 11 mmol/l. Dále pokud je hodnota nalačno (po osmihodinovém lačnění) opakovaně (minimálně dvakrát) vyšší nebo rovna 7 mmol/l. Je-li naměřena hraniční hodnota 5,6 - 6,9 mmol/l, může se jednat o předstupeň diabetu, tzv. prediabetes. Na cukrovce je nejzávažnější pozdní zahájení léčby. S dalším měsícem a rokem hrozí postižení cév na dolních končetinách, defekty na nohou, počínající selhání ledvin. Když budete svědomitým pacientem a budete docházet na pravidelné lékařské prohlídky, ke komplikacím nikdy nemusí dojít.
Co je prediabetes?
Naměřené hodnoty glykémie nalačno v rozmezí 5,6-6,9 mmol/l nazýváme prediabetickým stavem. Pro rozeznání cukrovky od jejího předstupně se může provézt tzv. orální glukózový toleranční test (oGTT). Testem se kontrolují hodnoty glykémie za 2 hodiny po podání cukerného nápoje. Hodnota vyšší než 11 mmol/l svědčí pro rozvinutý diabetes. Prediabetes je stav, kdy je hladina cukru v krvi vyšší než normálně, ale ještě nedosahuje hodnot pro diagnózu diabetu 2. typu. Tento mezistupeň poruchy glukózového metabolismu může přetrvávat roky bez zjevných příznaků, bohužel už při těchto hodnotách dochází k poškozování cév a nervů.

Prediabetes je varovným signálem, že tělo začíná ztrácet schopnost efektivně zpracovávat cukr – nejčastěji v důsledku inzulinové rezistence, tedy snížené citlivosti buněk na inzulin. Vysoké riziko přechodu do diabetu je zejména u pacientů, kteří mají nadváhu. Minimálně jednou ročně by měli tito lidé docházet na laboratorní kontroly krevních tuků, na měření hodnoty krevní tlaku (negovat hypertenzi) a samozřejmě na testování výše aktuální glykémie, není-li už nutné zahájit léčbu. Při podezření, že s vámi není vše v pořádku, kontaktujte svého lékaře, aby se diagnostika udělala neodkladně.
Rizikovými faktory kromě nadváhy jsou nedostatek pohybu, vyšší věk, genetické predispozice i některá onemocnění. Dobrá zpráva je, že při diagnostikovaném prediabetu lze pomocí změny životního stylu (úpravou stravy, pohybovou aktivitou) průběh zvrátit či významně oddálit rozvoj cukrovky jako takové.
Prevence cukrovky – jak nedostat diabetes typu 2?
Prevence je u cukrovky 2. typu v podstatě totožná s prevencí zdravého srdce a aterosklerózy. Co se snažit udržovat a co si hlídat?
- vyvážené hladiny glukózy v krvi (minimalizování glukózových špiček – výkyvy z rychlých cukrů)
- normální tuky v krvi (vyvážený jídelníček)
- normální krevní tlak (měření tlakoměrem, užívání léků)
- normální tělesnou váhu (nenechat to dojít do extrému)
- dostatek pohybu (každý den a každých deset minut se počítá)
- žádné kouření (překonat závislost)
Diabetes mellitus – je to chronická doživotní nemoc?
Cukrovka se začíná léčit po potvrzení diagnózy co nejdříve. Včasná, intenzivní a současně celoživotní léčba cukrovky je v drtivé většina nezbytná. Úprava životního stylu, která je rovněž potřeba, sama o sobě nestačí. Při cukrovce 2. typu je 3x vyšší pravděpodobnost infarktu a současně 4x vyšší riziko cévní mozkové příhody. Srdeční onemocnění se podílejí na úmrtí až u poloviny diabetiků. Více než 65% diabetiků 2. typu trpí vysokým tlakem a až 70% diabetiků nemá ideální hladinu LDL cholesterolu. Pokud je zvýšený cukr zjištěn, na propuknutí potíží se nečeká a léčí se ideálně ihned. Je důležité držet cukr v normě od počátku bez velkým výkyvů. Hlídat si normy je důležité nejen u cukru. Je důležité srovnat i hodnoty krevního tlaku (léčit hypertenzi). A současně snižovat krevní tuk - LDL cholesterol v krvi. Být zkrátka pod dohledem lékaře a co je možné, si hlídat také doma.

Co je diabetes 1. typu?
Diabetes mellitus typu 1 je onemocnění, při kterém dochází k zániku buněk slinivky břišní, které vyrábějí inzulin. Inzulin je hormon, který udržuje v rovnováze hladinu krevního cukru. Při nedostatku inzulinu dochází k hyperglykémii. Ze všech diabetiků touto nemocí trpí 6-7%, což v České republice představuje zhruba 60 000 pacientů. Na vzniku onemocnění se podílí dědičnost. Destrukce beta-buněk produkujících inzulin je způsobena autoimunitním procesem u lidí, kteří k tomu mají genetické předpoklady. V těchto situacích imunitní systém mylně napadá vlastní tkáně. Nejsou to ale jen geny, které jsou odpovědné za rozvoj nemoci. V průběhu života za to „můžou“ také vnější vlivy – typicky se tak děje po těžké viróze, operaci, velkém stresu – tyto faktory působí jako spouštěče. První projev cukrovky 1. typu může vypuknout jako náhlá velmi vysoká hyperglykemie, někdy až s ketoacidózou, tj. těžkým stavem s poruchou vědomí a typickou dušností. To vede vždy k nasazení inzulinu, bez kterého by stav končil katastrofálně. Typické období, kdy dojde ke vzniku diabetu 1. typu, je puberta, ale může propuknout kdykoliv v průběhu života.
Léčba cukrovky 1. typu je pouze inzulinem. Potřeba dodávat inzulin do těla je v případě tohoto onemocnění doživotní. Diabetik si aplikuje inzulin obvykle předplněnými pery vždy před jídly, které obsahují cukr a to proto, aby hladina cukru v krvi zůstala v odpovídajícím rozmezí. K tomu se ještě aplikuje 1x denně dlouhodobě působící inzulin. Inzulin lze rovněž podávat inzulinovou pumpou, která dokáže lépe napodobit činnost slinivky břišní. Je optimální, pokud je diabetik 1. typu hned po diagnóze přijat v nemocnici do péče diabetologa, aby si osvojit všechna potřebná pravidla.
Co je diabetes 2. typu?
Diabetes mellitus typu 2 se týká většiny všech diabetiků, více než 90%. Jeho záludností je velmi plíživý začátek, bez klinických příznaků, protože zvýšená glykémie se až do určité míry dobře a dlouho snáší. Poměrně často dochází k diagnóze až při náhodném vyšetření krve, např. před operací. Příčinou onemocnění je inzulinová rezistence v rámci metabolického syndromu, ke kterému se řadí také výraznější nadváha, obezita, hypertenze, navýšené krevní tuky (zejména triglyceridy) a další změny. Cukrovka 2. typu bývá často diagnostikována u lidí po čtyřicítce, u kterých se velmi často už metabolický syndrom viditelně rozvinul. Tyto metabolické poruchy se postupem věku ještě zhoršují. Snížení hmotnosti u obézních, tedy redukční dieta, je nedílnou součástí léčby. Nemocní jsou podle svých výsledků léčeny tzv. perorálními antidiabetiky, tedy tabletami, někdy je nutné přejít na léčbu inzulinem.

Některým pacientům jsou také podávána moderní injekční antidiabetika, která napodobují účinky hormonů trávicího traktu. V některých případech se nasazuje kombinovaná léčba. Cukrovka 2. typu je významným rizikovým faktorem infarktu myokardu, mozkových cévních příhod a také diabetické nohy s hrozící amputací. Těmto a dalším komplikacím lze předcházet včasnou diagnózou a také důsledným životním režimem.
Kontinuální monitoring krevního cukru
Systém pro kontinuální monitoring glykémie (CGM – Continuous Glucose Monitoring) je nedávnou novinkou. Tento systém měří glukózu v reálném čase, nepřetržitě, obvykle po dobu 1-2 týdnů. Skládá se ze senzoru (snímače) a přijímače. Senzor je tenké vlákno zavedené pod kůži, kde snímá koncentraci glukózy v podkoží. Přijímač je zařízení, na kterém se aktuální hladina glykémie zobrazuje (čtečka, telefon, chytré hodinky, inzulinová pumpa). V současnosti existují dva typy kontinuálního monitoringu.
Prvním systémem je Reálný CGM (real-time CGM), který po dobu 7-10 dnů zobrazuje diabetikovi glykémii v reálném čase. Disponuje tzv. trendy, tzv. že rovněž ukazuje vývoj glykémie v následujících 20-30 minutách, podle kterých může diabetik reagovat úpravou léčby. Navíc tento systém disponuje ještě alarmy, pomocí kterých je pacient informován o blížící se hypoglykémii či naopak hyperglykémii, čímž dostane čas nebezpečným stavům předejít.
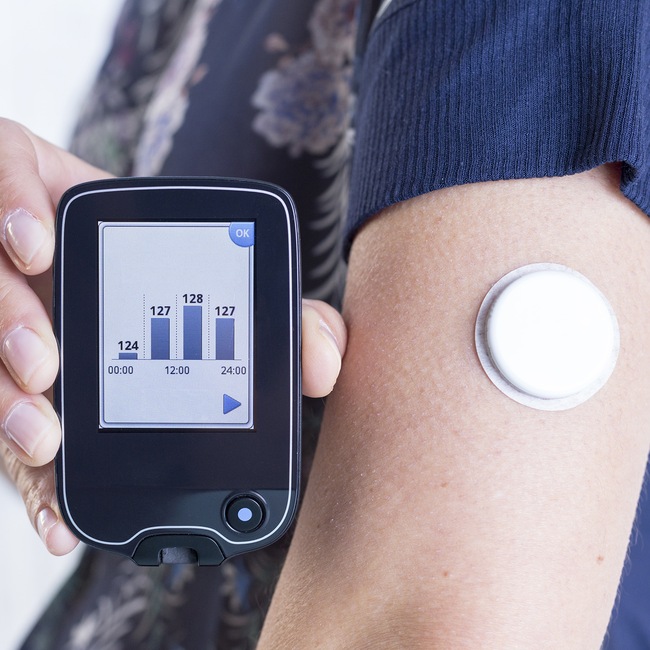
Druhým systémem je Flash monitoring (FGM – Flash Glucose Monitoring), tedy okamžité skenování glukózy. Diabetik má, obvykle na paži, po dobu 14 dnů zaveden senzor. Na rozdíl od CGM není vybaven alarmy. Pokud chce diabetik zjistit aktuální hodnotu cukru nebo vývojové trendy, musí senzor aktivně oskenovat čtečkou nebo telefonem (data nejsou zobrazována automaticky).
Kontinuální monitoring je běžně používán všemi diabetiky 1. typu, kteří s jeho pomocí dokáží reagovat na měnící se glykémie. I diabetik 2. typu se s tímto systémem může setkat, lékaři tento způsob měření hladiny cukru využívají pro vyhodnocení úspěšnosti léčby nebo jak nevhodná strava ovlivňuje výsledky léčby (diabetik si může prohlédnout svoje křivky v grafu). Tento monitoring je hrazen pojišťovnami pouze u diabetu 1. typu, diabetik 2. typu si ji musí pořídit na vlastní náklady, které nepřevyšují 5 000 Kč.
Co je hypoglykémie – kdy jde o život?
Hypoglykémie je pokles krevního cukru pod 3,9 mmol/l, kdy dochází k příznakům z nedostatku cukru. To vadí zejména mozku. Každý diabetik by tomuto pojmu měl rozumět a měl vědět, jak si při své hypoglykémii počínat. Lehké a krátkodobé hypoglykémie nebezpečné nejsou. Zpozornit by však měl diabetik, u kterého se opakují i lehké hypoglykémie. Bohužel, často se stává, že příznaky si nemocný s tímto stavem ani nespojí.
Jak se projevuje hypoglykémie?
Příznaky lehké hypoglykémie: pod 4, ale více než 3 mmol/l: třes, pocení, bledost, bušení srdce, pocity hladu.
Příznaky těžké hypoglykémie: pod 3 mmol/l – bolest hlavy, agresivita, dvojité vidění, závrať, poruchy chování, výrazná svalová slabost, poruchy řeči, dojít může až k poruše vědomí. Tento stav je už velmi závažný - nemocný si už sám nedokáže pomoci.
Hypoglykémie se řeší rychle okamžitým příjmem rychlého cukru. Sklenička džusu, 4 kostky cukru do kávy, 4-5 tablet hroznového cukru, voda se šťávou. Existují také speciální gely pro diabetiky, které se velmi rychle vstřebávají z dutiny ústní. Nejčastější příčinou hypoglykémie jsou chyby v režimu, menší porce jídla, větší pohybová aktivita, větší dávka alkoholu, chybná (větší) dávka inzulinu neodpovídající stravě - v tomto případě se snižují dávky léků. Diabetik nesmí zapomínat, že se musí včas najíst.
Co je hyperglykémie – jaké jsou příčiny a příznaky?
Hyperglykémie je akutní vzestup krevního cukru. Hodnoty se dostávají nad hodnotu 15 mmol/l. Pokud se hyperglykémie neřeší, tak v rámci krátkodobého vysokého cukru (v řádu týdnů) se objevují příznaky jako únava, slabost, sucho v ústech, bolesti hlavy, časté močení a žízeň. Důsledky dlouhotrvající hyperglykémie (měsíce až roky) jsou vážnější, jedná se o postižení drobných cév ledvin, cév vyživujících nervy (vznik diabetické neuropatie), cév očí, také zužování velkých cév (urychlení aterosklerózy a s tím zvýšené riziko infarktu). Při hyperglykémii je důležité zjistit, proč tento stav vznikl a příčinu odstranit. U diabetika je důležité upravit dávky léků, případně inzulinu, aby hyperglykémie netrvala moc dlouho (po poradě s lékařem).
Jaké jsou nejčastější příčiny akutní hyperglykémie?
- Nemoc – např. akutní chřipka, či jiné dlouhodobé onemocnění, stres, významné dietní chyby (např. sladké nápoje).
- Technické chyby při aplikaci inzulinu – špatné ovládání inzulinového pera, zalomené jehly, ucpané jehly, nesprávné místo vpichu – do stále stejného místa, kdy se tkáň mění na vazivo (ze zatvrdlé tkáně se inzulin špatně vstřebává).
- Uchovávání inzulinu – inzulin může být neúčinný v létě, pokud se přehřeje a také v zimě, pokud přemrzne nebo může být už starý, prošlý a diabetik si nevšimne (nefunguje).
- Chyby v užívání léků – vynechání léků, vynechání dávky inzulinu, nedostatečná dávka inzulinu, např. z důvodu toho, že diabetikovi lék došel a už jiný k dispozici nemá (nestihl si vyzvednout v lékárně).
Při nemoci je důležité cukr pravidelně kontrolovat a reagovat úpravou léčby. Spojte se se svým diabetologem, popište svoje příznaky a odpovězte pravdivě na všechny jeho dotazy. Lékař vám pravděpodobně zdůrazní vynechání sladkostí, případně i ovoce. Ujistěte se, že jste všem instrukcím rozuměli, vše si zapište. Hlavně se pravidelně měřte, ať znáte svoje hodnoty.

Co dělat při hyperglykémii?
Jak reagovat na vysokou glykémii? Pokud si diabetik naměří vysokou hodnotu na glukometru, je potřeba podniknout několik kroků a v některých případech tuto situaci konzultovat s lékařem.
- Pokud naměříte vysokou hodnotu cukru, přeměřte se raději znovu, mohlo se stát, že první měření nebylo přesné.
- Pro jistotu zkontrolujte proužky – jejich použitelnost (aby nebyly prošlé) a ujistěte se, že nebyly uchovávány za nevhodných podmínek.
- Umyjte si ruce a osušte je – zbytky potravin (ovoce) a nečistoty na prstech mohou ovlivnit měření.
- Měli byste přesně vědět, co při vysoké hodnotě glykémie dělat. Každý diabetik má svoji specifickou léčbu a možnosti, jak léky upravit. Pokud si nejste jistí, nechte si to lékařem znovu vysvětlit.
- Zkuste se zamyslet, zda nemáte další příznaky z vysokého cukru, např. nadměrnou žízeň, časté močení, únavu nebo dokonce zmatenost – to by nasvědčovalo tomu, že hyperglykémie trvá delší dobu, že aktuálně naměřená hodnota není výjimkou a je proto potřeba situaci řešit.
- Zhodnoťte, zda se léčíte dle plánu léčby, držíte dietu, zda berete pravidelně opravdu všechny doporučené léky a zda si inzulin aplikujete správně.
Jednorázové zvýšení glykémie život diabetikovi obratem nezkomplikuje, ale pokud stav trvá dlouho nebo opakovaně, zvyšuje se riziko pozdních komplikací cukrovky. Lékaře je nutno kontaktovat v případě, že diabetik má příznaky výrazné, pokud si je jistý, že léčbu dodržuje a neudělal žádnou výraznou dietní chybu. Je pravděpodobné, že bude nutné upravit léčbu či provést doplňující vyšetření.
Co je glykovaný hemoglobin, neboli dlouhý cukr?
Glykovaný hemoglobin (GH) neoblafnete. Jeho hodnota je informací o tom, jak vypadal hemoglobin v průběhu posledních 3 měsíců. Měření glukometrem je do jisté míry náhodné, nevíte přesně, kolik máte po každém jídle a tyto různorodé hodnoty právě ovlivňují hodnotu glykovaného hemoglobinu. Hemoglobin je bílkovina, která v červených krvinkách přenáší kyslík do tkání a po dobu života krvinky, což je přibližně 12 týdnů, na sebe váže cukr, který je přítomný v krevním řečišti. Hemoglobin je cirkulujícím cukrem glykován, proto nese označení glykovaný hemoglobin. Po dobu života krvinky (oněch 12 týdnů) reprezentuje GH průměrnou hladinu glykémie. Mj. proto se pro něj vžil termín dlouhý cukr. Jeho hodnota umožňuje lékařům zkontrolovat, jak dobře je cukrovka léčena. Zdravý člověk má hodnoty GH méně než 40. Diabetolog se snaží léčbu nastavit tak, aby hodnota dlouhého cukru u diabetika byla méně než 53. Je totiž známo, že s výší glykovaného hemoglobinu roste riziko pozdních komplikací cukrovky. Když jste mladší a máte méně komplikací a máte méně nemocí, tím více by se měly hodnoty blížit hodnotám zdravého člověka. Spokojeni můžete být s hodnotami kolem 45-50. Starší pacienti s cévními komplikacemi (už i po infarktu), mají doporučenou hodnotu méně než 60. I když se hodnota GH zdá vše vypovídající, není tomu tak. Pravidelné měření je nezbytné, dokáže totiž odhalit případné velké kolísání. Pravidelné měření dokáže odhalit, zda v průběhu dne nedochází k opakovaným hypoglykémiím, které by vedly k falešně nízkému glykovanému hemoglobinu. Pokud se snažíte a mj. díky svému jídelníčku držíte pod kontrolou doporučované hodnoty glykémie před jídlem, po jídle a před spaním, glykovaný hemoglobin vám nevyjde v červených číslech.
Léčba cukrovky – není jen o lécích
Léčba cukrovky léky závisí na typu diabetu. U diabetu 1. typu se podává inzulin, u diabetu 2. typu se používají perorální či injekční antidiabetika v některých případech rovněž inzulin. Pro diabetiky 2. typu se v současné době nabízí nové léky, které jsou však účinné jen za předpokladu, že se nemocný snaží. Že ví, jak je životní styl s touto diagnózou podstatný. Z perorálních antidiabetik se často předepisuje Metformin, který hladinu cukru v krvi ovlivňuje snižováním uvolňování glukózy z jater a snižováním vstřebávání glukózy ve střevě. Narozdíl od jiných léků při užívání Metforminu nehrozí vývoj hypoglykémie, ale může vyvolávat zažívací potíže a nesmí se podávat při onemocněni ledvin a při srdeční nedostatečnosti.
Základními pilíři v terapii diabetu jsou kromě předepsaných léků také dieta a fyzická aktivita. Existuje celá řada dietních doporučení, podstatné jsou však obecné pokyny. Ne, žádná zázračná antidiabetická dieta neexistuje. Stačí, když se diabetik bude držet stále omílaných pravidel racionální výživy, která je současně prevencí vysokého cholesterolu a budování zdravého střevního mikrobiomu. Pro diabetiky s cukrovkou typu 2 strava a její kalorický příjem nemůže převyšovat kalorický výdej. Není potřeba propadnout reklamním trikům na speciální, mnohdy dražší potraviny. Ruku v ruce s vyváženým jídelníčkem je fyzická aktivita, při které dochází k poklesu hladiny cukru v krvi s dlouhodobějším důsledkem - zvýšením citlivosti na insulin. Zdravý pohyb současně snižuje hladinu krevních tuků, tedy působí jako prevence aterosklerózy a chrání tak srdce a cévy. Každému vyhovuje jiný styl cvičení podle jeho věku, tělesné konstituce a zdravotního stavu. Kroky navíc, plavání a jízda na kole nemůže žádnému diabetikovi škodit.
Věděli jste, že...
Volně prodejné léky při cukrovce jsou takové, které vám povolí užívat váš praktický lékař nebo diabetolog s ohledem na konkrétní zdravotní problém. Vhodné pro vás mohou být léčivé přípravky s obsahem hořčíku, vitaminů skupiny B a léky bez receptu určené k podpoře nervové soustavy při neuropatii (na brnění, poruchy citlivosti). Mezi léky pro diabetiky se mj. řadí přípravky na podporu krevního oběhu a mikrocirkulace, včetně léků určených k léčbě křečových žil a chronické žilní nedostatečnosti. Při cukrovce je důležité přestat kouřit - to vám mohou usnadnit léky na odvykání kouření.

Diabetická dieta – pozor na cukry!
Pozor! Džus bez přidaného cukru neznamená, že je to nápoj bez cukru! Ovoce obsahuje hodně cukru, se kterým musí diabetik počítat. Každé tělo pro svůj život cukr potřebuje, i diabetik. Ten ale musí hlídat množství a kvalitu přijímaného cukru. Podle toho, v jakých potravinách se cukr nachází a kolik ho tam je, si diabetik skládá svůj jídelníček. Jaké jsou druhy cukrů v potravě? Cukry jsou buď rychlé nebo pomalé. Rychlé cukry se vstřebávají rychle a pokud nefunguje správně slinivka, která uvolněním inzulinu vrací hladinu cukru do normálních hodnot, zůstávají cukry v krvi dlouhodobě zvýšené. Rychlými cukry jsou např. med, ovoce, sladkosti, vše, co je slazené cukrem. Diabetikům nejsou striktně zakázány, ale co do množství by jich mělo být minimálně. Pomalé cukry (škroby, polysacharidy) se vstřebávají pomalu a organismus s nimi lépe hospodaří. Proto by měly tvořit až 80% přijímaného množství cukru z denní dávky. Jedná se o všechny přílohy, tedy rýži, pečivo, luštěniny, těstoviny. Ale pozor, i velké množství těchto „správnějších“ cukrů může znatelně zvýšit hladinu krevního cukru, např. pokud sníte na posezení celou pizzu nebo talíř těstovin. Nebojte se experimentovat, zkuste kuskus, bulgur, pohanku nebo cizrnu. Kolik cukru může diabetik? Přibližně 150 – 250 gramů na den podle vaší hmotnosti.
Je lepší ovoce s jogurtem (bílkovinou) než samotné ovoce.
Jak se diabetik orientuje při nákupu potravin?
Při cukrovce je logické, že si diabetik hlídá příjem cukru ve svém jídelníčku. Bohužel, cukry jsou takřka všude. Termíny sacharidy, cukry, škroby, se navíc pletou. Termínem „cukry“ se označují jednoduché sacharidy, které jsou sladké chuti. A ty se dělí na:

Monosacharidy – jsou jednoduché cukry – glukóza, fruktóza (cukr v ovoci)
Disacharidy – složeny ze dvou monosacharidů – např. sacharóza (z cukrové řepy) nebo laktóza (cukr v mléce).
Jednoduché cukry se rychle vstřebávají do krve, u diabetiků vedou k větším výkyvům krevního cukru, jejich větší příjem ohrožuje stabilizaci diabetu.
Sacharidy je širší pojem – vedle již uvedených jednoduchých sacharidů zahrnuje i další, složitější sloučeniny, tzv. polysacharidy – patří sem mj. škrob a vláknina. Škroby jsou složené polysacharidy skládající se z více jednoduchých cukrů. Po jídle se rozkládají postupně, proto hladina krevního cukru pomalu stoupá – škroby jsou tím pádem ve stravě diabetika vhodné. Zdrojem jsou např. obiloviny, luštěniny, zelenina. Nestravitelné nebo částečně stravitelné sacharidy označujeme jako vlákninu – patří sem např. celulóza, chitin, pektin nebo inulin. Vláknina mj. snižuje rychlost vstřebávání rychlých cukrů do krve a tím snižuje potřebu velké produkce insulinu. Měla by být součástí každé porce ideálně na začátku jídla. Proto je tak důležité jíst zeleninu každý den, opakovaně.
Příklad:
Na etiketě u potraviny se píše, že obsahuje 60 g sacharidů, z toho 30 g cukrů – tedy těch rychlých cukrů. Proto taková potravina nebude pro diabetika vhodná. Nutné je vybírat takové potraviny, kde je množství rychlých cukrů do 20% z celkového množství sacharidů.
Sladkosti vhodné pro diabetiky: I sladkosti pro diabetiky existují. Neobsahují cukr, pouze sladidla, a proto jsou vhodné i při cukrovce. Některé bonbony k lahodné chuti přidávají zvlhčení krku a příznivé působení na ústní dutinu.
Sladidla pro diabetiky
Sladidla vhodná pro diabetiky nezvyšují hladinu krevního cukru (jsou nízkokalorická nebo bezkalorická). Přírodními sladidly jsou stévie (steviol-glykosidy), erythritol a xylitol, které mají nízký glykemický index a lze je díky odolnosti vůči vysokým teplotám použít k vaření a pečení. Dále se používají umělá sladidla jako sukralóza, sacharin nebo acesulfam K, která jsou mnohonásobně sladší než cukr, neobsahují kalorie a nezvyšují hladinu cukru v krvi.
Doplňky stravy pro diabetiky
Vhodné potravinové doplňky pro diabetiky pomáhají udržet stabilní hladinu cukru v krvi a zároveň podpořit celkové zdraví při cukrovce i v rámci metabolického syndromu, kdy vznik diabetu 2. typu teprve hrozí. Vhodné jsou přípravky s obsahem chromu, gurmaru, hořčíku, vitaminů skupiny B, kyseliny alfa-lipoové a omega-3 kyselin, které přispívají k normální funkci inzulinu, nervové soustavy a energetického metabolismu (včetně krevních tuků - cholesterolu). Přínosné mohou být také vitaminy pro podporu zraku, protože oči jsou u diabetiků jedním z ohrožených orgánů. Při nadváze a obezitě bývá důležité také snižovat hmotnost.
Při výběru doplňků je vhodné sledovat i obsah cukru – zvláště u osob s pokročilým diabetem nebo při přísnější dietě. Většina doplňků vhodných pro diabetiky neobsahuje přidaný cukr, nebo jej obsahuje jen v zanedbatelném množství, které glykémii neovlivňuje. Podle individuální citlivosti na výkyvy příjmu cukrů doporučujeme kontrolovat složení tablet, tobolek a pomocných látek. U kapek a roztoků se cukry objevují jen výjimečně.
Čaje pro diabetiky
Některé čajové směsi či jednodruhové čaje vhodně doplňují pitný režim u lidí s rizikem cukrovky a také u pacientů, kterým byl už diabetes diagnostikován. Různé směsi s obsahem borůvky, gymnémy, skořice apod. pomáhají udržet normální hladinu cukru v krvi.
Praktický slovník medicíny (Maxdorf)
Užitečné tabulky pro praxi nejen v interních oborech
Projekt Dobrý Cukr - https://www.youtube.com/@dobrycukr2526 (Mudr. Dagmar Bartášková & Mudr. Vladimíra Nekvindová)















